Diyabet Tedavisindeki Yeni Çığırlar: Umut Dolu Yeni Bir Çağ
537 milyon kişiyi etkileyen kronik bir metabolik hastalık olan diyabet, uzun süredir yaşam boyu reçeteler, insülin enjeksiyonları ve katı yaşam tarzı değişiklikleri ile tedavi ediliyor. Ancak, modern bilimsel ve teknolojik gelişmeler diyabet bakımını devrim niteliğinde değiştiriyor, daha iyi yönetim araçları, daha akıllı ilaçlar ve hatta potansiyel tedaviler sunuyor.
Önemli noktaları göster
- Diyabeti geleneksel olarak ilaç ve insülinle, yaşam tarzı değişiklikleriyle tedavi etmek.
- Yeni nesil ilaçlar diyabeti birden fazla açıdan ele alarak etkinliği artırıyor ve yan etkileri azaltıyor.
- Yapay zeka teknolojileri ve yapay pankreas sistemleri diyabet bakımını dönüştürüyor.
-
- Kök hücre tedavileri insülin üretiyor, potansiyel olarak insülin ihtiyacını ortadan kaldırıyor.
- İmmünoterapi tip 1 diyabeti geciktirmeye ve önlemeye yardımcı oluyor.
- CRISPR gen düzenleme, diyabetle ilişkili genetik mutasyonları düzeltmeyi hedefliyor.
- Bilimsel ilerlemelere rağmen, maliyet ve düzenleyici kapasiteler gibi zorluklar devam ediyor.
İnsülini yeniden üreten kök hücre tedavilerinden, yapay zeka destekli yapay pankreas sistemlerine kadar, diyabetin ömür boyu bir yük olmayabileceği yeni bir çağa giriyoruz. Bu makale, en umut verici çığırları, etkilerini ve hala devam eden zorlukları araştırıyor.
1. Yeni Nesil İlaçlar - Daha Akıllı, Daha Uzun Ömürlü, Daha Etkili:
Çift ve Üçlü Etkili İlaçlar:
Geleneksel diyabet ilaçları genellikle tek bir yolu hedef alır (örneğin insülin duyarlılığı veya glukoz salgısı). Ancak, son ilaçlar diyabeti birden fazla açıdan ele alarak, etkinliği artırıyor ve yan etkileri azaltıyor. Bu ilaçlar şunları içerir:
GLP-1 ve GIP Reseptör Agonistleri:
Başlangıçta tip 2 diyabet tedavisi için geliştirilen bu ilaçlar, iki bağırsak hormonunu (GLP-1 ve GIP) taklit ederek kan şekeri yüksek olduğunda insülin salgılamayı uyarır, glukagonu (kan şekerini yükselten) inhibe eder ve mide boşalmasını yavaşlatarak iştahı azaltır ve kilo kaybını teşvik eder.
Klinik çalışmalarda görülmemiş düzeyde kilo kaybı (%15-22 vücut ağırlığı) sağladıkları, bariatrik cerrahi ile rekabet ettiği bildirilmiştir.
Bu arada, kalp ve böbrek koruma testleri içinde denenmektedir, bu da onları çok amaçlı tedaviler haline getirir.
Oral GLP-1:
Yakın zamana kadar, GLP-1 ilaçları enjeksiyon gerektiriyordu. Ancak yeni ilaçlar, benzer faydaları hap formunda sunarak hasta uyumunu artırıyor.
SGLT-2 İnhibitörleri:
Başlangıçta böbreklerdeki glukoz emilimini engelleyerek kan şekerini düşürmek için tasarlanan SGLT-2 inhibitörleri, beklenmedik yaşam kurtarıcı faydalar göstermiştir, bunlar arasında:
Kalp koruma: Kalp yetmezliği nedeniyle hastaneye yatışı %30 oranında azaltır.
Böbrek koruma: Kronik böbrek hastalığının ilerlemesini yavaşlatarak diyaliz ihtiyacını geciktirir.
Potansiyel nöroprotektif etkiler: Erken araştırmalar, diyabetik nöropatiye yardımcı olabileceğini göstermektedir.
Akıllı İnsülin ve Haftalık Dozlama:
Diyabet yönetiminde en büyük zorluklardan biri, doğru insülin dozajıdır. Yeni yenilikler bunu basitleştirmeye çalışıyor:
Glukoz Duyarlı İnsülin:
Sadece kan şekeri yüksek olduğunda aktifleşen bu insülin çeşidi (halen hayvan test aşamasında), potansiyel olarak ciddi hipoglisemiyi (düşük kan şekeri atakları) ortadan kaldırabilir.
Haftalık İnsülin:
2024'te onaylanan bu uzun etkili insülin, enjeksiyon sıklığını günden haftaya indirir.
2. Teknolojik Devrim - Yapay Zeka, Kapalı Döngü Sistemler, İnvazif Olmayan İzleme:
Yapay Pankreas Sistemleri (Kapalı Döngü İnsülin Dağıtımı):
Otomatik insülin dağıtım sistemleri hayalden gerçeğe dönüştü:
Hibrit Kapalı Döngü Pompaları:
Kesintisiz glukoz monitörleri ile insülin pompalarını entegre eder. Kan şekeri trendlerini tahmin etmek ve
insülini anlık olarak ayarlamak için AI algoritmaları kullanıyorlar.

Kapalı Döngü İnsülin Dağıtım Sistemi (Yapay Pankreas)
Tam Kapalı Döngü Sistemleri (2024'te FDA Onaylı):
Yeni nesil, insülini tamamen bağımsız bir şekilde ayarladığı için manuel müdahaleye ihtiyaç duymaz.
İnvazif Olmayan Glukoz İzleme:
Parmak delmeyi ortadan kaldırmak uzun zamandır bir hedefti. Ortaya çıkan çözümler arasında 2025-2027'ye kadar optik glukoz sensörleriyle entegre edilmesi beklenen akıllı saatler ve yüzükler yer alıyor. Ayrıca, glukoz, keton ve laktatı metabolik sağlık için izleyen giyilebilir cihazlar da bulunmaktadır. Üçüncü bir seçenek, spektroskopi kullanarak cilt üzerinden glukoz ölçen deneysel cihazlarla lazerle çalışan sensörleri içerir.
Artık Parmak Delmeye Son Dönemi
AI ve Dijital Sağlık Koçluğu:
Bazı hastalarda tip 2 diyabeti tersine çeviren beslenme planlarını kişiselleştirmek için makine öğrenimi kullanılıyor.
3. Potansiyel Tedaviler - Kök Hücreler, İmmünoterapi ve Gen Düzenleme:
Kök Hücre Tedavisi:
2022'de önemli bir başarı olarak, tip 1 diyabetli bir hasta laboratuvar ortamında üretilen beta hücrelerini aldı ve artık insüline ihtiyaç duymuyordu. Bu tedavi, kök hücrelerin insülin üreten beta hücrelerine yeniden programlanmasını ve
ardından pankreasa implante edilmesini içerir, potansiyel olarak doğal insülin üretimini yeniden tesis eder. Ancak, kök hücrelerin immün reddi gibi zorluklar, ömür boyu immünosüpressiflerin gerekebileceği anlamına gelir (bilim insanları 'immün kalkanlı' hücreler üzerinde çalışmaktadırlar).
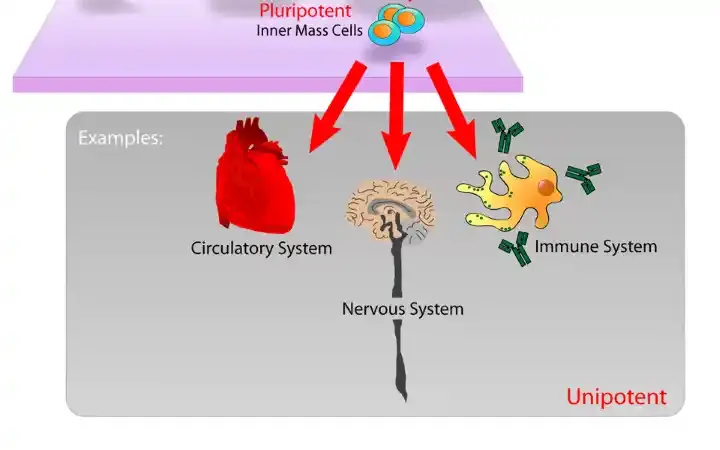
Çoklu Hücrelere Farklılaşan Kök Hücreler
Tip 1 Diyabet için İmmünoterapi:
Hastalığı geciktiren ilk FDA onaylı ilaç (2022). Risk altındaki bireylerde tip 1 diyabetin gelişimini iki yıldan fazla geciktirebilir. Terapinin bir sonraki hedefi, beta hücrelerine yapılan immün saldırıyı sıfırlayarak tip 1 diyabeti tamamen önlemektir.
CRISPR ile Gen Düzenleme:
Bu tedavi, nadir diyabet sendromlarına neden olan genetik kusurları düzelterek genetik mutasyonları düzeltmeyi amaçlar. Ayrıca, bazı çalışmaların karaciğer hücrelerini insülin üreticilerine dönüştürmeye çalıştığı karaciğer hücrelerini yeniden programlamaya çalışmaktadır.
Zorluklar ve Gelecek Görünümü:
Bu ilerlemelere rağmen, maliyet ve erişilebilirlik gibi engeller devam etmektedir: Gelişmiş tedaviler (kök hücreler, CRISPR) başlangıçta maliyetli olabilir.
Düzenleyici onaylar: En son tedaviler için daha hızlı yollar gereklidir.
Tip 2 diyabetin önlenmesi: Artan obezite oranları ölçeklenebilir halk sağlığı çözümleri gerektirir.
Sonuç:
Daha akıllı ilaçların
komplikasyonları azalttığı, yapay zeka destekli cihazların yönetimi otomatikleştirdiği ve kök hücrelerin ve gen düzenlemenin gerçek tedaviler sağladığı diyabet tedavisinde yeni bir altın çağa giriyoruz.
Süregelen zorluklara rağmen, diyabetle yaşayan milyonlarca insan için gelecek her zamankinden daha parlak görünüyor.