Kanser Hücreleri Öldüğünde Ne Olur?
Kanser hücreleri, sürekli bölünen hücreler olup, katı tümörler oluşturabilir veya kan ya da lenfle anormal hücreleri taşıyabilir. Hücre bölünmesi, vücut tarafından büyüme ve onarım için kullanılan doğal bir süreçtir. Bir ana hücre, iki oğul hücre oluşturmak için bölünür, bunlar yeni dokular oluşturmak veya yaşlanma ya da hasar nedeniyle kaybedilen hücreleri değiştirmek için kullanılır. Sağlıklı hücreler, artık oğul hücrelere ihtiyaç kalmadığında bölünmeyi durdurur, ancak kanser hücreleri kendi kendini sürekli yeniden üretmeye devam eder. Ayrıca, vücudun bir bölümünden başka bir kısmına yayılabilir ve kontrolsüz şekilde çoğalabilirler, bu yüzden onlara kötü huylu tümörler deriz.
Önemli noktaları göster
- Kanser hücreleri durmadan bölünerek tümörler oluşturur veya kan ve lenf yoluyla yayılır, fakat sağlıklı hücreler artık gerek olmadığında durur.
- Kanser hücreleri, köken aldıkları dokuya göre karsinom, lösemi, sarkom gibi farklı türlere ayrılır.
- Kemoterapi gibi kanser tedavileri, genellikle hücresel intiharı tetikleyerek, yani programlanmış hücre ölümüyle kanser hücrelerini öldürmeyi hedefler.
-
- Öldükten sonra, kanser hücreleri bağışıklık fagositik hücreleri tarafından parçalanır ve vücutta yeniden kullanılmak üzere geri dönüştürülür.
- Bazı durumlarda, kanser hücrelerinin ölümü, yeni kanser hücrelerinin büyümesini teşvik edebilen inflamatuar tepkilere yol açar, bu Révész etkisi olarak bilinir.
- Son araştırmalar, ölen kanser hücrelerinin tümör yayılımını hızlandıran maddeler salabileceğini göstermiştir, bu da tedavi sonrası nüks riski hakkında endişelere yol açar.
- Yeni araştırmalar, ölü kanser hücreleri tarafından gönderilen mesajların daha iyi anlaşılmasını amaçlamakta, Omega-3 gibi moleküller ise iltihabı bastırmaya ve terapötik yanıtı geliştirmeye yardımcı olabilir.
Kanser Hücrelerinin Sınıflandırılması
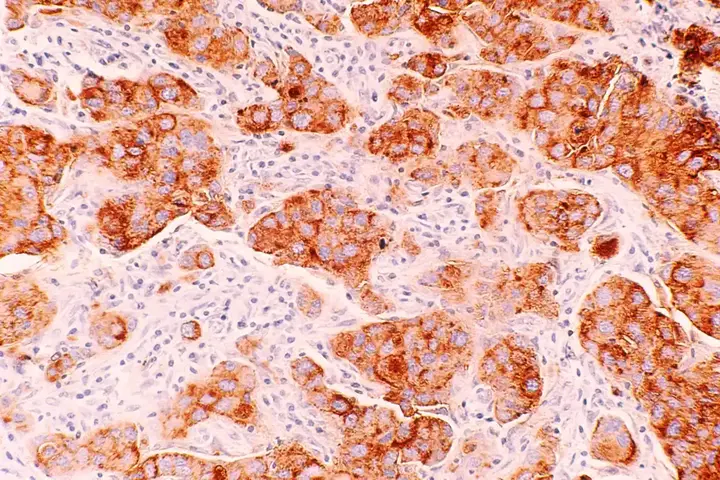
Kanser hücreleri, köken aldıkları hücre tipine göre tanımlanan farklı kategorilere ayrılır.
Karsinom: Çoğu kanser hücresi epitelyal kökenlidir ve vücudun iç veya dış yüzeylerini döşeyen dokularda başlar.
Lösemi: Yeni kan hücreleri üretmekle sorumlu dokularda, en yaygın olarak kemik iliğinde ortaya çıkar.
Lenfoma: Lenfoma ve miyelom kanserleri, bağışıklık sistemi hücrelerinden kaynaklanır.
Sarkom: Bunlar, yağ, kas ve kemik gibi bağ dokularda ortaya çıkar.
Merkezi Sinir Sistemi Kanseri: Beyin ve omurilikteki hücrelerden türetilir. Mezotelyoma: Vücut boşluklarını döşeyen mezotel dokusunda ortaya çıkar.
Kanser tedavileri, kanser hücrelerini öldürmeyi amaçlar ve bağışıklık sistemi sonuçta ortaya çıkan hücresel kalıntıları yok etmekle görevlidir.
Tedaviden Sonra Kanser Hücrelerine Ne Olur?
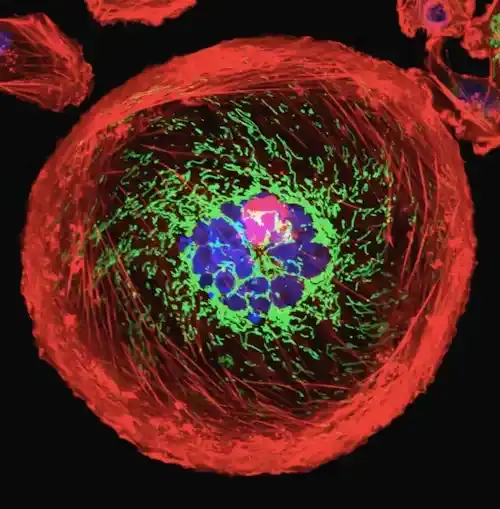
Kemoterapi gibi kanser tedavileri, genellikle hücrelerin kendi kendini imha etmesini sağlayarak onları öldürür, sessizce solup ölürler veya daha az yaygın olarak, daha patlayıcı bir hücre ölümünü tetikler.
Peki, kanser hücreleri öldükten sonra ne olur? Genellikle ölen kanser hücreleri, vücuttaki herhangi bir ölü hücre gibi geri dönüştürülür. Kanser hücreleri yaşamlarını tamamladığında, dış zarları genellikle bozulur. Bu, "sessiz" hücre ölümü şekli olan programlanmış hücre ölümünde gerçekleşir; bu, vücuttan gereksiz veya hasarlı hücreleri kaldırmak için kullanılan programlanmış bir süreçtir. Programlanmış hücre ölümüne yol açan moleküler tetikleyiciler harekete geçtiğinde, ölmekte olan hücre küçülür, zarının parçaları "blebler" olarak şişer. Bu, iç hücre bileşenlerinin sızmasına ve hücresel kalıntıları yutan bağışıklık hücreleri olan fagositleri çekmesine neden olur.
Çekilen fagositler, ölü kanser hücrelerini yutar ve ardından onları DNA'da bulunan zincir benzeri moleküller olan şekerler ve nükleik asitler gibi daha küçük bileşenlere ayırır. Bu süreç sayesinde, ölü kanser hücreleri diğer hücreler tarafından daha sonra yeniden kullanılmak üzere bileşenlere dönüştürülür.
Programlanmış hücre ölümü durumunda -kanser hücrelerinin parçalarının geri dönüştürülmesini teşvik etmek için tasarlanmış bir kanser tedavi türü- süreç genellikle bu şekilde gerçekleşir, örneğin, idrar yoluyla vücuttan atılmaz. Kanser tedavileri, bazen, kanser hücrelerinin küçülmek yerine şişip patladığı ve hücresel kalıntılara neden olan nekroz gibi diğer hücre ölüm türlerine de yol açabilir. Fagositler, bu tür ölü hücreleri de verimli bir şekilde tüketir; ancak, ölen kanser hücreleri her zaman sessizce gitmez. Araştırmalar, kalıntı salarak enflamatuar reaksiyonları tetikleyerek, bazı hücrelerin yakındaki canlı kanser hücrelerinin büyümesini teşvik edebileceğini öne sürüyor. Révész etkisi olarak bilinen bu fenomen, bazı kanserlerin tedavi sonrası nasıl geri dönebileceğini açıklayabilir. İlk olarak 1950'lerde tümör bulaşan farelerde gözlemlenmiştir.
Çalışmalar ve Araştırmalar
Son zamanlarda, laboratuvar tabaklarında fareler ve hücreler üzerinde yapılan 2018 tarihli bir çalışma, radyasyon ve kemoterapinin inflamatuar tepkilere yol açan ve bazen tümör büyümesini destekleyebilen inflamatuar sitokinlerin, bağışıklık hücreleri tarafından salınan moleküllerin salınımını tetikleyebileceğini bulmuştur. Fagosit olarak bilinen bağışıklık hücreleri, ölen kanser hücrelerini yutar ve ardından onları geri dönüştürür. Dr. Deepak Panigrahi, çalışmanın ortak yazarı ve Boston Beth Deaconess Tıp Merkezi'nde araştırmacı patoloji profesörü, Live Science'a makrofajların yani bir tür fagositin, kansere karşı mücadele etmek için bu molekülleri saldığını açıkladı.
Farklı bir grup tarafından fareler üzerinde 2023 yılında gerçekleştirilen bir çalışmada, ölen kanser hücrelerinin kontrol merkezleri veya çekirdeklerinin bazen şişip patlayabileceği ve DNA ve diğer molekülleri çevresine saçabileceği bulundu. Bu saçılan moleküller, malignitenin yayılmasını hızlandırabilir, böylece kanser hücrelerinin orijinal tümörlerinin ötesine yayılması sinyali verilir. Bu çalışmalar, kanser hücrelerinin ölümünün kanser gelişimi ve nüksüne nasıl katkıda bulunduğuna ışık tutmaktadır. Ancak, araştırma hala nispeten erken safhadadır ve bilim insanları hâlâ bu ilişkinin tam etkilerini anlamamıştır. Daha fazla araştırma ile bilim insanları, kanserin altında yatan biyolojik mekanizmaları daha iyi anlamayı ve böylece hastalık için daha etkili tedaviler geliştirmeyi hedefliyorlar. Örneğin, 2018 yılı bir çalışma, ölü kanser hücre kalıntıları ile tetiklenen tümör büyümesini durdurmanın bir yolunu vurguladı: Omega-3'ten türetilen moleküller, inflamatuar sitokinleri bastırmaya ve kalıntıların uzaklaştırılmasını teşvik etmeye yardımcı olabilir. "Kanserde esas sorun, inflamatuar reaksiyonların çözümünü teşvik eden ve sitokin düzenlenmesini ve kalıntıların uzaklaştırılmasını azaltan tedavilerin olmamasıdır," dedi Panigrahi. Çalışmaları, bu sorunları ele almanın bir yolu olarak çözüm moleküllerinin kullanılabileceğini gösteriyor. Ancak bilim adamları, bu moleküllerin kansere karşı mücadelede nasıl ve eğer yardımcı olabileceğini tam olarak belirlemeye çalışmalıdır. Öte yandan, 2023 tarihli bir Nature çalışması, yaşayan kanser hücrelerinin ölü hücreler tarafından gönderilen sinyalleri nasıl tanıyıp yanıt verdiğini belirledi. Çalışma, ölü hücrelerden gelen mesajları engellemenin, tedavi sonrası kanserin yeniden ortaya çıkmasını önlemeye yardımcı olabileceğini öne sürmekte, ancak bunu kesinleştirmek için daha fazla çalışma yapılması gerekmektedir.